|
|
临床病史
患者:女性,66岁
主诉:左膝、腰部疼痛10年,加重3月。
检查:肿瘤标志物NSE升高。
影像学检查
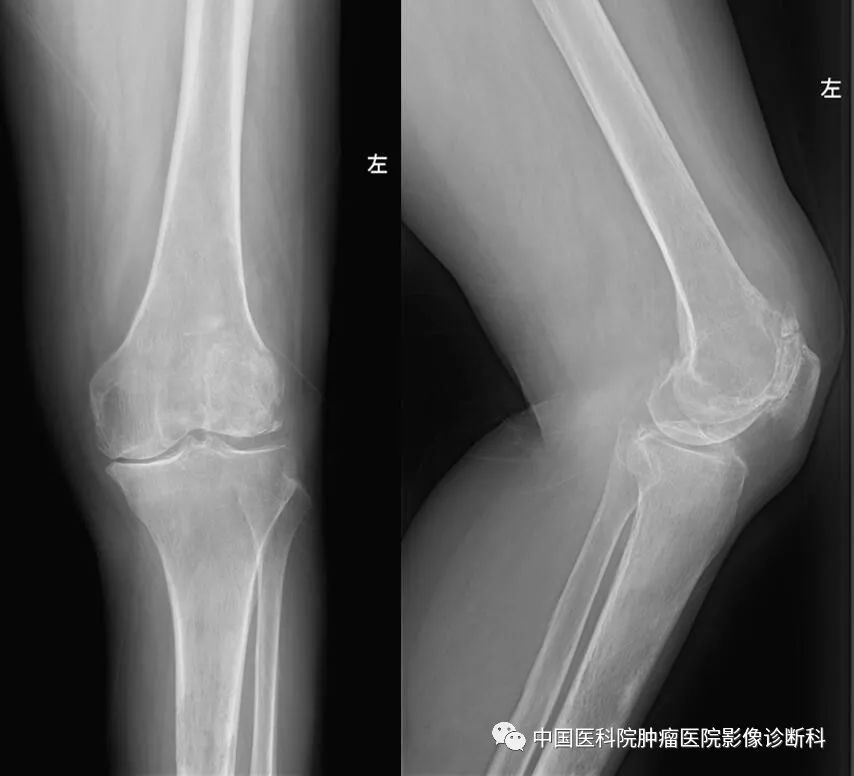
左膝关节平片正侧位
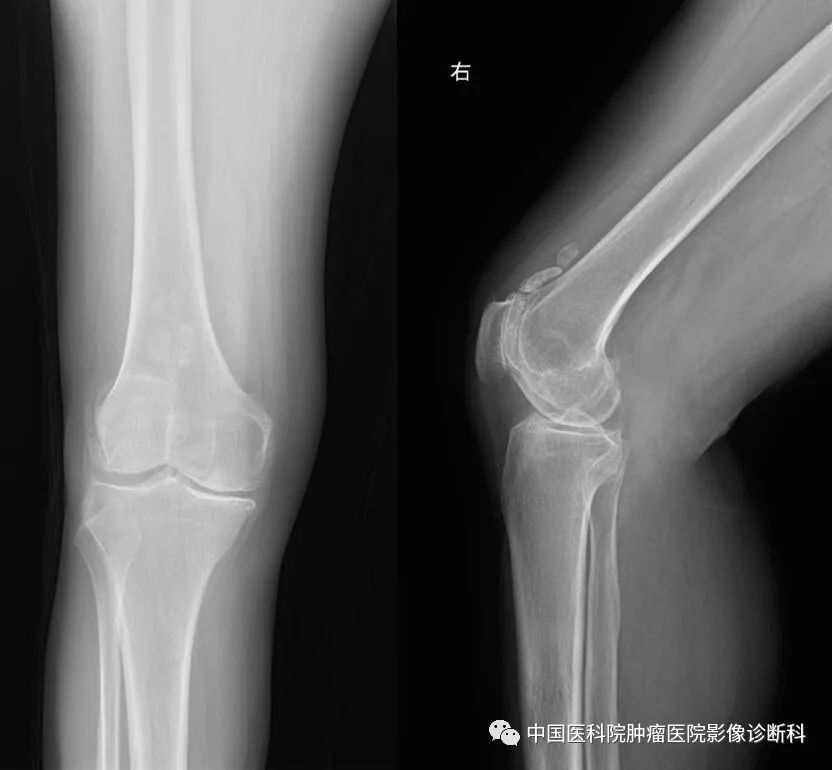
右膝关节平片正侧位
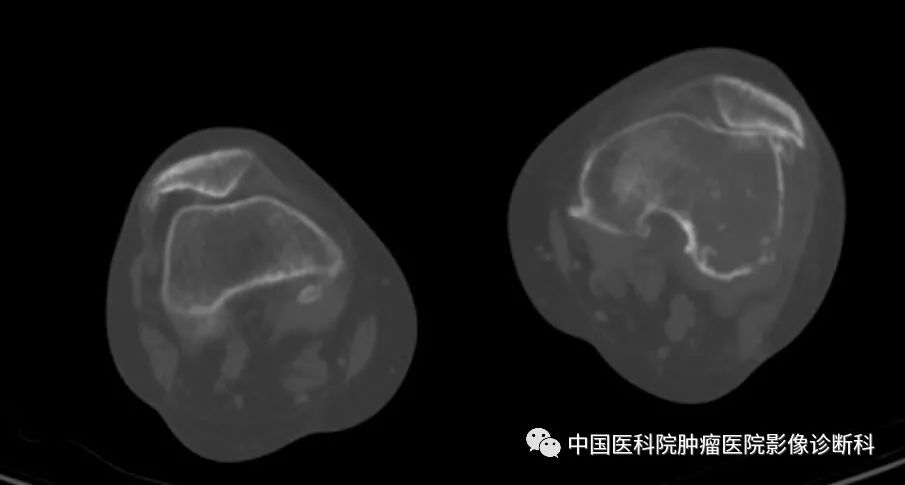
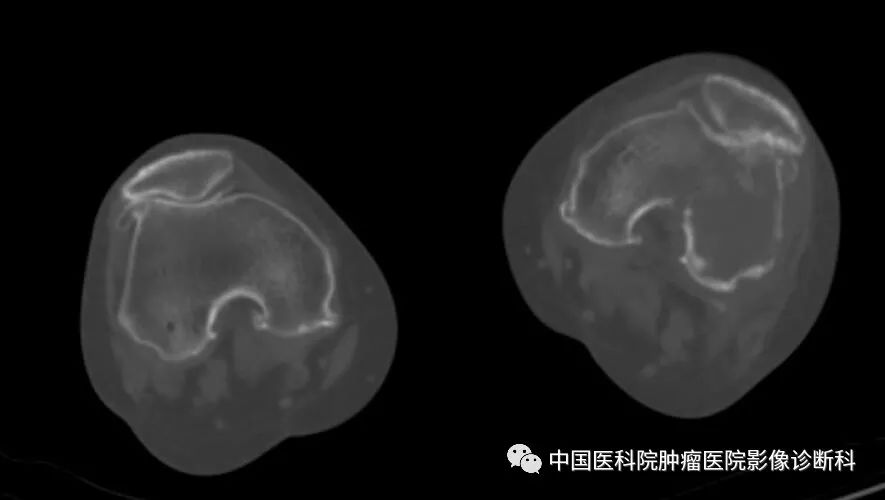
双膝关节CT平扫(轴位)
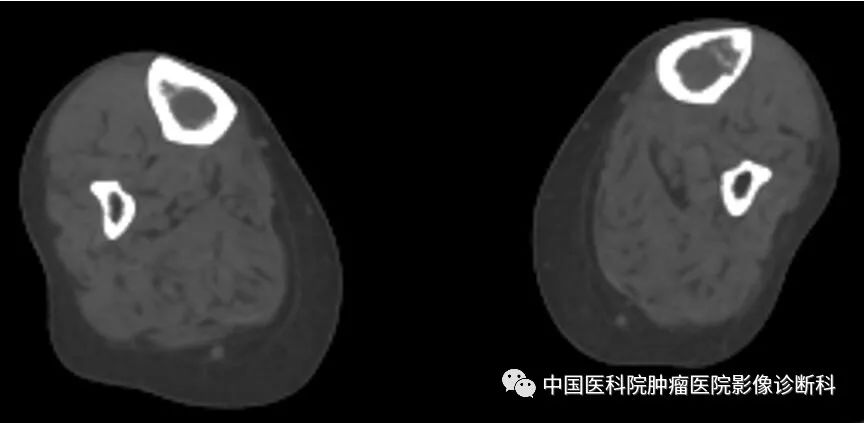
双侧胫骨CT平扫(轴位)
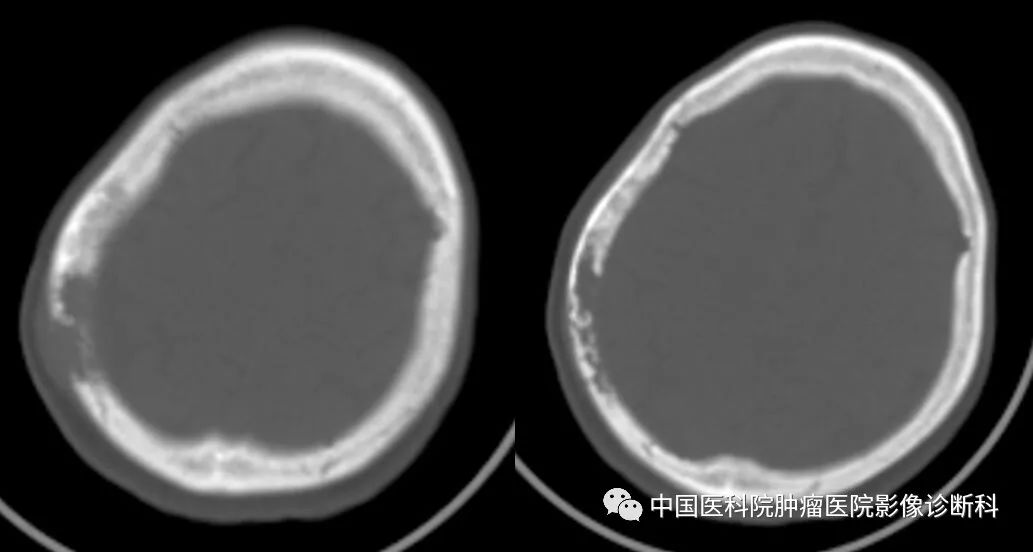
脑CT平扫(轴位骨窗)
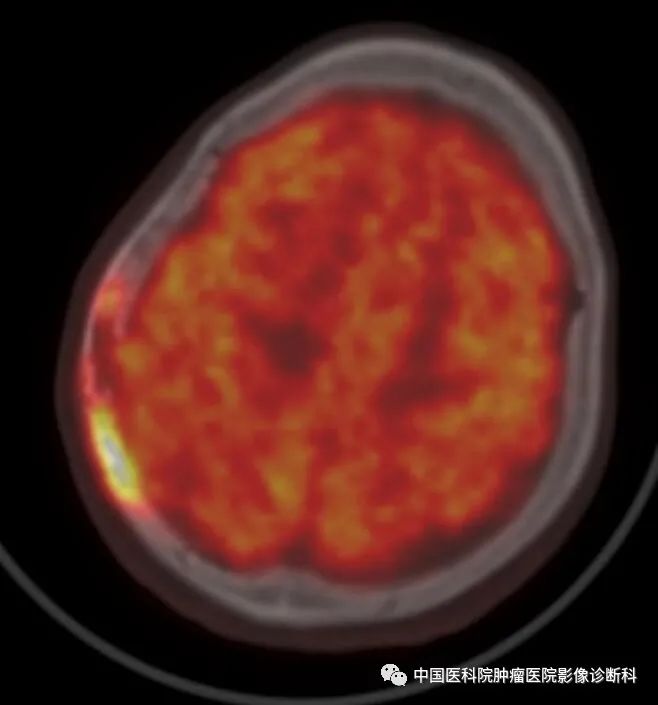
头颅PET-CT融合图(最大SUV:24.9)
注:SUV,即标准摄取值(Standardized Uptake Value)
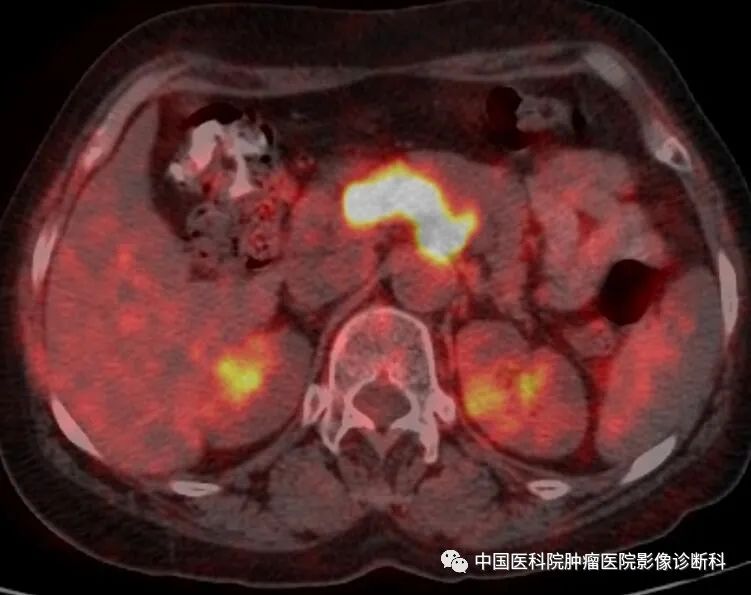
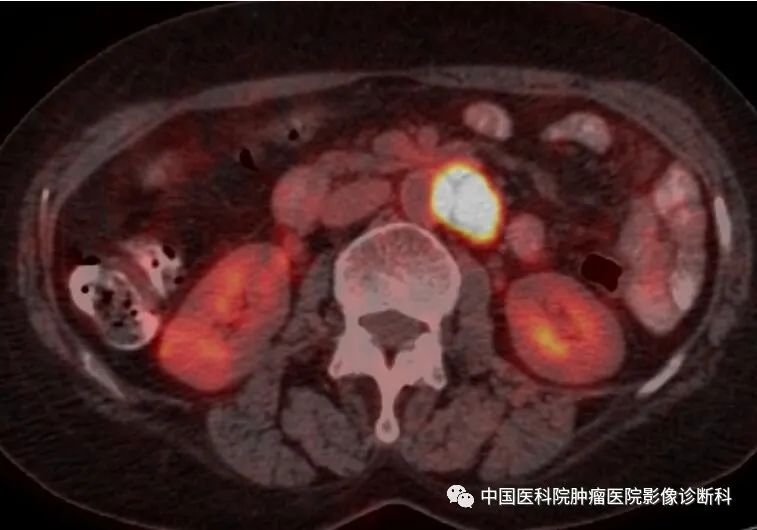
腹部PET-CT融合图(腹膜后病灶最大SUV:18.5)
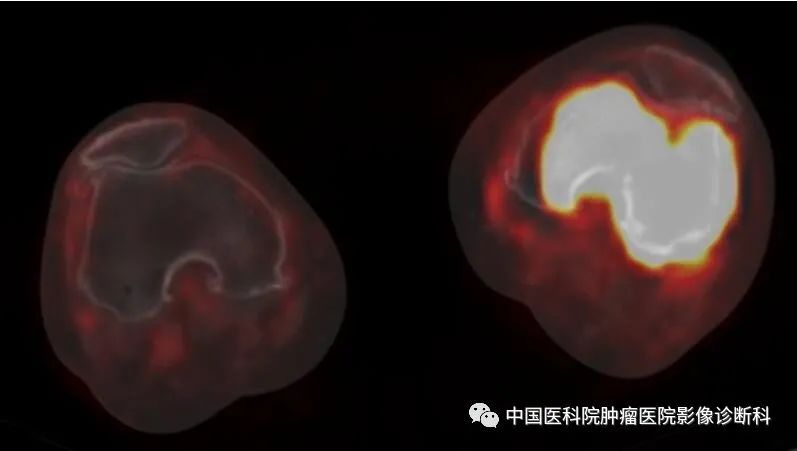
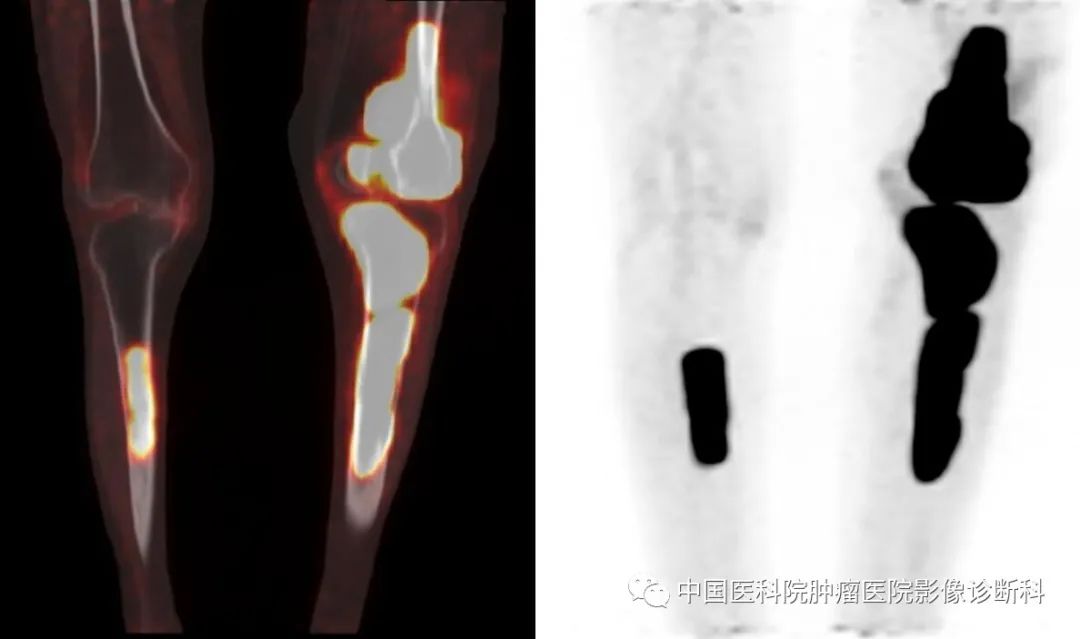
双下肢PET-CT融合图(最大SUV:48.9)
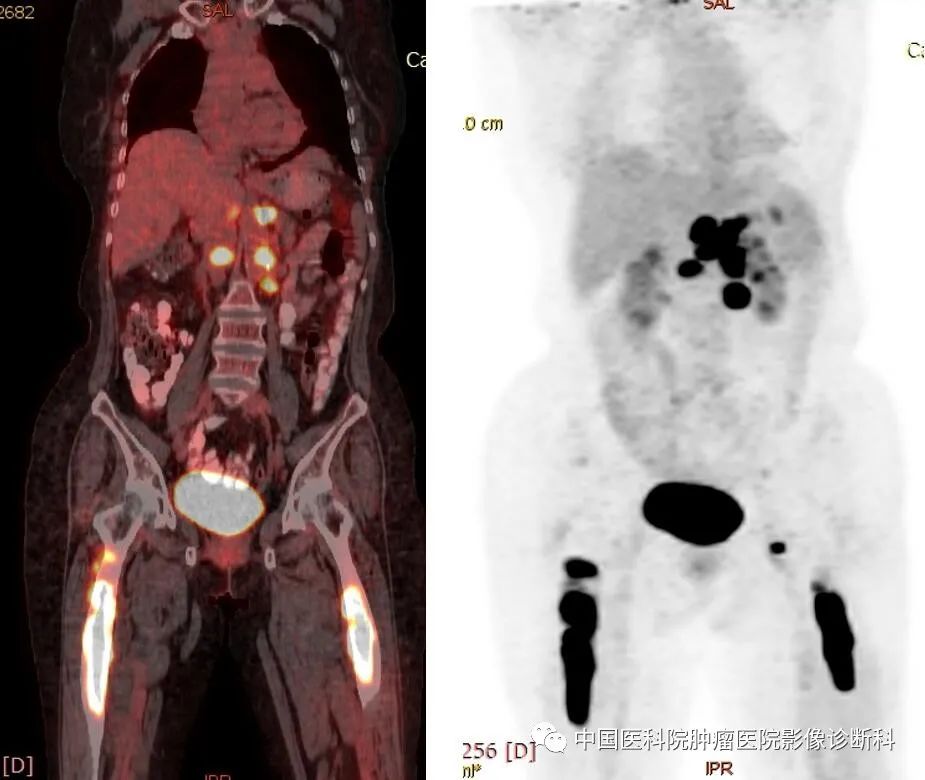
胸腹部及双下肢PET-CT融合图(冠状位)
问题
问题:根据以上临床资料及影像学表现特点,该病例最可能的诊断为下列哪一项?
A.多发骨转移瘤
B.多发骨髓瘤
C.恶性淋巴瘤
D.尤文氏肉瘤
答案:C
病理结果
病理结果:
经左股骨病变穿刺活检术,结合形态及免疫表型,符合高侵袭性B细胞淋巴瘤,现有免疫组化提示弥漫性大B细胞淋巴瘤,非生发中心细胞型,伴双表达特点。
免疫组化结果显示:CD20(3+),Pax-5(3+),MUM1(+90%),Bcl-2(+80%),Bcl-6(+60%),c-Myc(+40%),P53(+60%),AE1/AE3(-),S-100(-),CD138(-),Kappa(-),Lamda(+),CD10(-),CD21(-),CD23(-),CD3(-),CD5(-),CyclinD1(-),Ki-67(+90%)。原位杂交结果显示:EBER(-)。
分子病理结果显示:
显示BCL6(3q27)染色体易位;
未显示CMYC(8q24)染色体易位;
未显示BCL2(18q21)染色体易位。
解析
淋巴瘤骨受侵分原发性与继发性。原发性骨淋巴瘤主要病理类型为非霍奇金淋巴瘤,继发者见于5~6%病例中,且多为非霍奇金淋巴瘤。本病例为非霍奇金淋巴瘤继发性骨受侵,影像学表现为颅骨、股骨、胫骨多发溶骨性骨质破坏,伴明显代谢增高(最大SUV48.9),及腹膜后淋巴结肿大。该病例病理诊断为非霍奇金淋巴瘤中的弥漫大B细胞淋巴瘤,伴双表达特点。“双表达”B细胞淋巴瘤(double expressing lymphoma,DEL),定义为经免疫组化检测,伴有c-MYC和BCL2蛋白共表达的B细胞淋巴瘤(不包括BCL-6 ),通常Cut-off值:MYC≥40%;BCL2 ≥50~70%。DEL占新诊断弥漫大B细胞淋巴瘤的21%-34%,R-CHOP治疗后结局不良,且独立于其它因素。值得注意的是,2016 版WHO 淋巴瘤分类中DEL并不是单独类别,但提到双表达是淋巴瘤新的预后因素。临床上对于双表达型患者应做常规评估包括PET-CT,骨穿,LDH, 肝功,肾功, HIV,HBV,心功能。影像学检查尤其PET-CT在淋巴瘤尤其是特殊类型淋巴瘤的影像评估中起十分重要的作用,同时多发性骨受侵时影像学表现需要与其它多发性骨肿瘤进行鉴别。
鉴别诊断:
1、多发骨转移瘤通常有原发病史,在原发灶不明时往往诊断困难,通常需要结合病理。最常见的原发肿瘤为乳腺癌、肺癌和前列腺癌。通常好发于含红骨髓的区域或松质骨内,如椎体、颅骨、骨盆、肋骨和长管状骨的干骺端。其中溶骨型骨转移瘤较多见,呈虫蚀样、穿凿样或融冰样骨质破坏,界限不清,周围无硬化,一般无骨膜反应,骨质破坏可突破骨皮质形成软组织肿块。
2、多发骨髓瘤是浆细胞恶性增殖性疾病,其特征是单克隆浆细胞恶性增生并分泌大量单克隆免疫球蛋白,引起骨痛、病理性骨折、造血异常等一系列临床变化。影像学表现错综复杂,表现不一。最常侵犯的部位依次为脊柱、肋骨、骨盆、头颅和长骨。脊柱CT的表现可以仅为单纯的骨质稀疏,但更常见的是多发性溶骨性破坏。肋骨病变常表现为带状破坏和细小的溶骨性破坏似穿凿状,偶尔伴有软组织肿块,一般情况下不伴淋巴结肿大。实验室检查可见血清或尿中含有单克隆免疫球蛋白(M蛋白),本周氏蛋白阳性。
3、尤文氏肉瘤是一种恶性非成骨性原发性骨肿瘤。主要好发于青少年,特别是5~15岁。最常累及的部位主要是长骨骨干和干骺端。典型影像学表现为虫蚀状或鼠咬状骨质破坏、葱皮状骨膜反应、软组织肿块。
【参考文献】
1、Petrich A, Gandhi M, Jovanovic B, et al. Impact of induction regimen and stem cell transplantation on outcomes in double-hit lymphoma: a multicenter retrospective analysis. Blood 2014;124:2354-2361.
2、Howlett C, Snedecor SJ, Landsburg DJ, et al. Front-line, dose-escalated immunochemotherapy is associated with a significant progression-free survival advantage in patients with double-hit lymphomas: a systematic review and meta-analysis. Br J Haematol 2015;170:504-514.
3、 Herrera AF, Rodig SJ, Song JY, et al. Outcomes after Allogeneic Stem Cell Transplantation in Patients with Double-Hit and Double-Expressor Lymphoma. Biol Blood Marrow Transplant 2018;24:514-520.
4、Ennishi D, Jiang A, Boyle M, et al. Double-Hit Gene Expression Signature Defines a Distinct Subgroup of Germinal Center B-Cell-Like Diffuse Large B-Cell Lymphoma. J Clin Oncol. 2019;37(3):190-201. doi:10.1200/JCO.18.01583.
5、Landsburg DJ, Falkiewicz MK, Maly J, et al. Outcomes of Patients With Double-Hit Lymphoma Who Achieve First Complete Remission. J Clin Oncol. 2017;35(20):2260-2267. doi:10.1200/JCO.2017.72.2157.
6、Sarkozy C, Traverse-Glehen A, Coiffier B. Double-hit and double-protein-expression lymphomas: aggressive and refractory lymphomas. Lancet Oncol. 2015;16(15):e555-e567. doi:10.1016/S1470-2045(15)00005-4.
7、郭慧玲,吴涛,白海. 双打击淋巴瘤与双表达淋巴瘤的研究进展[J]. 白血病·淋巴瘤, 2020,29(5):307-309. DOI:10.3760/cma.j.cn115356-20190528-00110.
8、Coleman RE, Croucher PI, Padhani AR, et al. Bone metastases. Nat Rev Dis Primers. 2020;6(1):83. Published 2020 Oct 15. doi:10.1038/s41572-020-00216-3.
9、van de Donk NWCJ, Pawlyn C, Yong KL. Multiple myeloma. Lancet. 2021;397(10272):410-427. doi:10.1016/S0140-6736(21)00135-5.
10、Blay JY, De Pinieux G, Gouin F. Ewing\'s Sarcoma. N Engl J Med. 2021;384(15):1477. doi:10.1056/NEJMc2102423. |
|